Nachdem ich auf meinen Veranstaltungen immer wieder gefragt werde, ab wann und wie sich das Mikrobiom überhaupt entwickelt, will ich an dieser Stelle einmal gesondert auf diesen komplexen (und niemals endenden!) Prozess eingehen.
Selten war die Frage angebrachter: Was war zuerst – das Huhn oder das Ei? In diesem Fall: das Neugeborene oder das Mikrobiom? Chronologisch korrekt werde ich daher mit der Kindesentwicklung im Uterus beginnen. Hier wird in der Wissenschaft nach wie vor kontrovers diskutiert, ob der Uterus und somit das Ungeborene steril sind – oder sich hier im Mutterleib bereits ein Mikrobiom entwickelt.
Es überwiegt unter Wissenschaftlern derzeit die Aussage, dass es keinerlei Hinweise auf eine vorgeburtliche Besiedlung des Darms gebe, was darauf schließen lässt, dass das Mikrobiom des Darms erst während bzw. nach der Geburt entsteht. Ich lasse das jetzt mal so stehen.
Unbestritten hingegen ist der mütterliche Einfluss auf das Ungeborene: Besonders kurzkettige Fettsäuren (SCFA) wie Butyrat oder Acetat spielen dabei eine Rolle:
Die SCFAs – Endprodukte in der Verstoffwechselung der Nahrung durch Darmbakterien –werden von der Mutter über die Plazenta auf das Kind übertragen. Dort signalisieren sie, dass Immunzellen wie die regulatorischen T-Zellen gebildet werden sollen. Diese bilden einen wichtigen Bestandteil des Immunsystems, weil sie den Körper in die Lage versetzen, körpereigene Antigene zu tolerieren und so Autoimmunkrankheiten zu verhindern.
Regulatorische T-Zellen fluten während des Geburtsvorgangs die Haut des Neugeborenen, um eine Immunantwort zu verhindern. Schließlich kommt das Baby über die Haut (und über den Mund – die erste „Schluckimpfung“) jetzt mit Keimen in Verbindung, die es bisher nicht kannte – und tolerieren muss.

T-Zellen (oder T-Lymphozyten) sind spezialisierte weiße Blutkörperchen und essenzielle Verteidiger im adaptiven Immunsystem. Sie reifen im Thymus (daher „T“) und agieren als „Dirigenten“ und „Killer“, indem sie spezifisch virusinfizierte Zellen, Tumorzellen sowie Fremdstoffe erkennen und diese gezielt abtöten. Sie sind es, die die Immunantwort steuern und Gedächtniszellen für künftige Infektionen bilden!
Bei den T-Helferzellen unterscheidet man zwischen Th1- und Th2-Zellen. Beide „helfen“ dem Immunsystem bei der Abwehr von Pathogenen. Th1-Zellen sind dabei auf intrazelluläre Pathogene spezialisiert, Th2-Zellen auf extrazelluläre Pathogene.
Kurz vor der Geburt dominieren die sogenannten Th2-Zellen das Immunsystem, das zu dem Zeitpunkt noch kaum funktionell aktiv ist. Diese Dominanz ist wichtig, um den Fötus vor immunologischer Abstoßung und damit vor einer Fehlgeburt zu schützen.
Doch wo es Th2-Zellen gibt, sind stets auch Th1-Zellen zu finden. Nach der Geburt geht es darum, das Verhältnis zwischen Th1-Zellen und Th2-Zellen auszugleichen, denn ein Überschuss einer der beiden Arten steht mit der Entwicklung von Autoimmunkrankheiten (Th1) oder Allergien (Th2) in Verbindung.
Sind die Th1-Zellen in der Überzahl, besteht ein höheres Risiko für die Ausbildung von z. B. Arthritis oder Psoriasis(Schuppenflechte), bei einem Überschuss von Th2-Zellen hingegen eher für Allergien.

Säuglinge von allergischen Eltern verbleiben auch nach der Geburt im Th-2-Modus und entwickeln leicht atopische Erkrankungen wie die Neurodermitis, später folgen dann in den meisten Fällen atopisches Asthma und Heuschnupfen. „Atopie“ beschreibt die erhöhte Allergiebereitschaft.
Schwangere sollten in diesem Fall dringend spätestens in den letzten zwei Monaten vor dem Geburtstermin ein Probiotikum einnehmen, das speziell für Säuglinge mit erhöhtem Allergie-Risiko entwickelt wurde. Der Name OMNi-BiOTiC® PANDA steht für „Probiotik AND Allergie“.
Studien deuten darauf hin, dass die Einnahme des Probiotikums das Immunsystem des Kindes bereits über die Muttermilch balanciert und die Bildung regulatorischer T-Zellen unterstützt.
Selbstredend braucht das sich entwickelnde kindliche Mikrobiom gleich nach der Geburt und bis zu seinem ersten Geburtstag die direkte Unterstützung des PANDA-Probiotikums mit 6 Tropfen am Tag. Ab dem ersten Geburtstag kann dann mit OMNi-BiOTiC® 6 die immunologische Entwicklung weiter unterstützt werden.
Bei aller Konzentration auf das Immunsystem sollten wir nicht vergessen, dass das sich parallel entwickelnde Nervensystem in seiner Stabilität ebenfalls von Bakterien und deren Stoffwechselprodukten wie den SCFA abhängt. In den ersten Lebensjahren werden die Weichen gestellt, ob sich hier ein stress-resilienter oder stress-geplagter Mensch entwickelt!
Stress während der Schwangerschaft … verändert auch das Mikrobiom des Kindes
Nach der Geburt entwickeln sich also Immun- und Nervensystem parallel und sind – mikrobiomabhängig – anfällig für Störungen. Das Mikrobiom beeinflusst neben dem Reifen der Immunzellen und der Ausschüttung von Neurotransmittern wie Serotonin auch Stressreaktionen.

Hat die Mutter Stress während der Schwangerschaft und dadurch eine erhöhte Cortisolausschüttung, kann auch das Einfluss auf das kindliche Mikrobiom nehmen. Das ist insofern relevant, als bei der vaginalen Geburt ein Teil des mütterlichen Mikrobioms auf das Kind übertragen wird. Aber dazu gleich noch mehr.
Hinzu kommt, dass Cortisol plazentagängig ist, d. h. es kann über die Nabelschnur auf das ungeborene Kind übertragen werden. Cortisol hemmt im Kind dann die Entwicklung der oben erwähnten regulatorischen T-Zellen, was zu einer schlechteren Immuntoleranz führt. Die Auswirkungen sind besonders ausgeprägt im letzten Trimester und im Zeitraum um die Geburt herum. Diese Mechanismen lassen sich aber auch auf die Stillzeit übertragen. Deshalb ist es so wichtig, bereits dann mit OMNi-BiOTiC® PANDA zu intervenieren.
Die Geburt selbst ist der wichtigste Zeitpunkt für die Ausbildung des Mikrobioms, wie wir es kennen. Während der vaginalen Geburt werden Bakterien von der Mutter direkt auf das Kind übertragen. Hier spielt auch der anale Bereich der Mutter eine Rolle. Escherichia coli, die von hier in den Darm des Neugeborenen gelangen, verstoffwechseln dort den Sauerstoff. Das ist essenziell für die Ansiedlung von potenziellen Anaerobiern wie Bifidobakterien und Lactobazillen.
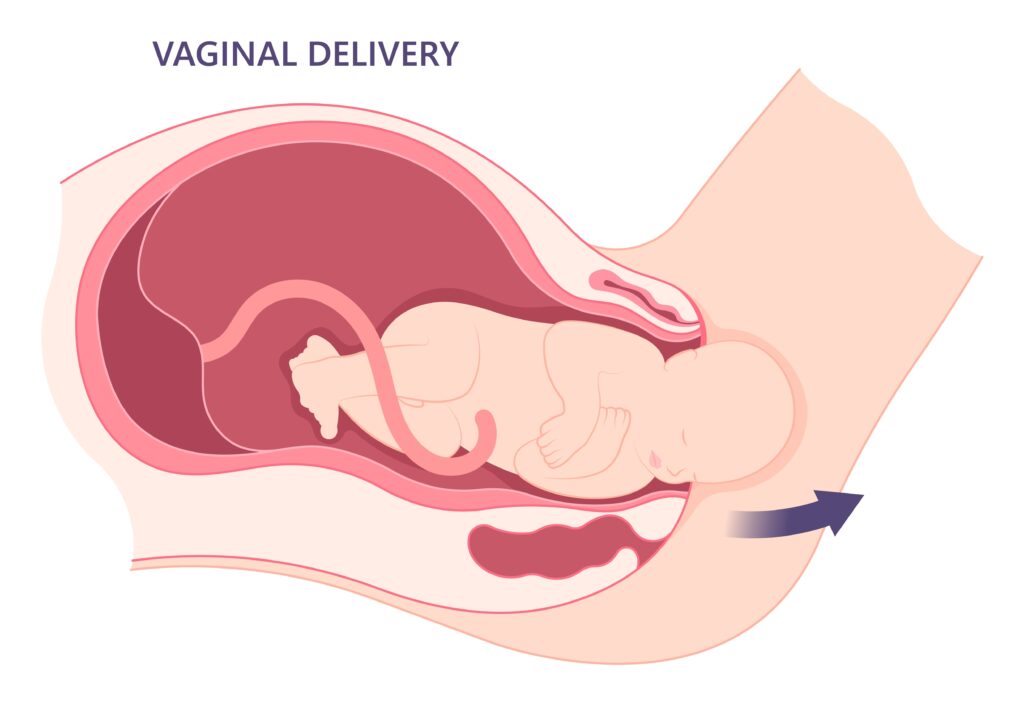
Die Sache mit dem Sauerstoff
Bifidobakterien sind anaerob, was bedeutet, dass sie in Abwesenheit von Sauerstoff wachsen. Laktobazillen sind überwiegend fakultativ anaerob, können also mit oder ohne Sauerstoff leben, ziehen aber sauerstofffreie Bedingungen vor. Gut, wenn E.coli während der Geburt schon mal den Sauerstoff beseitigt haben!
Da dies bei einem Kaiserschnitt weitestgehend entfällt, können in der ersten Lebensphase bisweilen deutliche Unterschiede beim kindlichen Mikrobiom festgestellt werden.
So hat sich bei Kaiserschnitt-Kindern gezeigt, dass die Reifung des Mikrobioms länger dauert und diese Kinder im Verlauf tendenziell häufiger Allergien oder Asthma entwickeln. Und nicht nur die Art der Geburt – vaginal oder operativ – macht einen Unterschied in der Entwicklung, sondern auch, wie intensiv der Geburtsstress war und wie lange die Wehen andauerten.

Wehen sind für den Körper stressig und aktivieren das Immunsystem, schütten also Katecholamine aus, das sind Stresshormone und andere Immunmodulatoren. Durch diese Stimulation der Immunantwort wird das zu gebärende Kind auf die bevorstehende Umstellung in der Umgebung vorbereitet, was insbesondere für die regulatorischen T-Zellenwichtig ist.
Studien zeigen aber auch, dass Kinder, deren Mütter unter hohem pränatalem Stress standen, oft als schwieriger im Temperament (motorisch aktiver) empfunden werden. Zudem können traumatische Geburtserlebnisse das Risiko für psychische Störungen wie Ängste im späteren Leben erhöhen.
Was für das Stillen spricht
Beim Stillen gibt es unterschiedliche Meinungen: Manche Mütter sind absolut überzeugt davon und wollen es so lange wie möglich fortführen, andere Mütter halten es schlicht für unnötig, schließlich gibt es Babynahrung in Flaschen. Natürlich kann es auch körperliche oder medizinische Gründe geben, die gegen das Stillen sprechen.
Für die Entwicklung des Mikrobioms ist Stillen allerdings immens wichtig – umso mehr nach einem Kaiserschnitt. Warum? In der Muttermilch befinden sich Immunfaktoren, verschiedene Bakterienarten, allen voran Bifidobakterien, und sogenannte HMOs (Human Milk Oligosaccharides). Nach Laktose und Fett sind HMOs die drittgrößte Komponente der Muttermilch. HMOs können Krankheitserreger binden, was das Risiko für Infektionen und Durchfall reduziert. Und es gibt Hinweise, dass HMOs die kognitive Entwicklung unterstützen.
Diese HMOs dienen als Futter für die guten Bakterien im Darm, mit deren Hilfe sich diese noch besser vermehren können, wodurch das Mikrobiom und damit indirekt auch das Immunsystem umso stärker ausgebildet werden kann. Das Problem: Keine der von der Industrie hergestellten Säuglingsmilch-Produkte enthält die Anzahl und Qualität natürlicher HMOs.

Muttermilch enthält über 150 bis 200 verschiedene Arten von HMOs. Industriell hergestellte Säuglingsnahrungenthält in der Regel nur ein bis fünf der am häufigsten vorkommenden HMOs!
Idealerweise sollte jedes Neugeborene für mindestens vier bis sechs Monate voll gestillt werden. Der Begriff Säuglingkommt schließlich nicht von ungefähr! So gilt als wissenschaftlich erwiesen, dass gestillte Kinder im Durchschnitt weniger häufig Allergien entwickeln und ein stabileres Mikrobiom besitzen, was besonders dann segensreich ist, wenn beide Elternteile Allergiker sind.
Insbesondere Säuglinge, die Flaschennahrung erhalten, profitieren von den OMNi-BiOTiC® PANDA Tropfen, deren vier natürlich im menschlichen Darm vorkommende Bakterienstämme speziell für Babys kombiniert wurden.
Im ersten Lebensjahr entwickelt und diversifiziert sich das kindliche Mikrobiom sehr schnell. Bis zum dritten Lebensjahr nähert sich das Mikrobiom dann schon dem eines Erwachsenen an, woran man merkt, dass besonders die ersten Lebensjahre absolut prägend für den weiteren Verlauf sind!
Was Haustiere und „Dreck“ bewirken
Dennoch behält es erst einmal seine hohe Plastizität bei und ist dementsprechend recht anfällig für Umwelteinflüsse. So hat die Ernährung zunehmend großen Einfluss – je natürlicher und vielfältiger, desto besser. Auch Tiere und „Dreck“ gelten als protektive Faktoren. Über den Zusammenhang zwischen Haustierhaltung und dem kindlichen Mikrobiom habe ich hier schon einmal gesondert berichtet:
Kein Geheimnis dagegen ist, dass Infektionen und vor allem Antibiotika-Therapien das Mikrobiom auf negative Weise beeinflussen, weil dies die bakterielle Diversität im Darm schmälert. Antibiotika sollen schließlich Bakterien vernichten, nur können sie dabei leider nicht zwischen den krank machenden und den positiven, hilfreichen Bakterien unterscheiden!
Achtung bei Antibiotika!
Besonders Antibiotikaeinnahmen in der Schwangerschaft oder in frühester Kindheit legen den Grundstein für eine Dysbiose des Kindes mit zum Teil weitreichenden Folgen wie z. B. einem erhöhten Risiko für die Entstehung von Verdauungsproblemen oder Autoimmunkrankheiten. Manchmal führt am Antibiotikum aber auch kein Weg vorbei.
In solchen Fällen rate ich den werdenden Müttern dringend zur parallelen Einnahme unterstützender Probiotika wie OMNi-BiOTiC® 10 – am besten schon vor der Antibiotikagabe und auch noch im Anschluss an die „Kur“. So lassen sich zumindest die verheerenden Auswirkungen auf die Diversität im Rahmen halten und das Risiko für negative Langzeitfolgen senken. Säuglinge mit Antibiotika-Gaben werden probiotisch unterstützt wie beschrieben.
Mit zunehmendem Alter des Kindes wird das Mikrobiom immer stabiler, bleibt aber dennoch modulierbar. Im Schulalter kommen dann neue Faktoren hinzu wie Stress, Schlafmangel oder die beginnende Pubertät, die ebenfalls nicht ohne Einfluss bleiben. Was Stress im Kindesalter bedeuten kann, können Sie hier nachlesen:
Der große Vorteil ist, dass wir als Erwachsene größtenteils selbst unser Mikrobiom beeinflussen können. Sei es durch bewusste Ernährung, Anpassung des Lebensstils oder Nahrungsergänzungsmittel, insbesondere Prä- und Probiotika. Dies wird besonders mit steigendem Alter relevant, weil hier im Verlauf die Diversität tendenziell eher abnimmt und entzündungs- und somit krankheitsfördernde Prozesse zunehmen – Stichwort „Inflammaging“.
Das Mikrobiom gehört zu den „12 Hallmarks of Aging“, den Schlüsselmechanismen, die gemeinhin als Treiber von Altersprozessen gelten. Im Grunde ist es aber nicht nur ein Alterungs-Faktor, sondern der Motor. Und der entwickelt sich sehr früh.
Falls Sie dieses Thema interessiert – bitteschön:
In diesem Sinne: Bleiben Sie jung und vergeben Sie ruhig Kosenamen für Ihre Bakterien. Es sind ja nur 100 Billionen.
Herzlich, Ihre
Dagmar Praßler
Titelbild: Montage aus © Evgeniy Kazantsev @ shutterstock und © gerd-hader @ shutterstock
Darmmikrobiota
In meinem Blog beschreibe ich regelmäßig Erfahrungen aus meiner Praxis, insbesondere den Verlauf einiger konkreter Behandlungen. Ich weise darauf hin, dass die beschriebenen Verläufe Einzelfälle sind und keine allgemein verbindlichen Rückschlüsse daraus gezogen werden können. Andere Menschen können anders reagieren, auch wenn sie die gleiche Behandlung erfahren. Neben den von mir beschriebenen Produkten gibt es fast immer auch weitere von anderen Herstellern.
Es handelt sich in den Beschreibungen um meine subjektiven Wahrnehmungen, ein Heilversprechen ist darin nicht zu sehen. Bei Beschwerden sollten Sie grundsätzlich ärztlichen Rat oder den einer Heilpraktikerin / eines Heilpraktikers einholen.
Im Wechsel zu den Berichten aus der Praxis widme ich mich hier aber auch (unter dem Rubrum „News“) aktuellen Studien, die ich für erwähnenswert halte oder einen direkten Bezug zum Mikrobiom haben. Auch hier handelt es sich ausschließlich um redaktionelle Beiträge.







