Man möge mir die „märchenhafte“ Überschrift nachsehen, aber es geht hier um die Erkrankung „Lupus“, und Lupus ist nun mal der lateinische Begriff für „Wolf“ …
An dieser Stelle habe ich nun schon über verschiedene Autoimmunerkrankungen geschrieben – und meiner Meinung nach zu Recht, denn: Immerhin ist ca. jede zehnte Person von einer Autoimmunkrankheit betroffen! Diese Art der Erkrankung ist sogar die dritthäufigste überhaupt (nach kardiovaskulären und Tumorerkrankungen).
Dass ich diese Liste heute ergänzen kann, haben wir einer Patientin zu verdanken, die sich ihre Erkrankung – den systemischen Lupus erythematodes (SLE) – quasi „aus dem Urlaub mitgebracht“ hatte, wie sie selbst es beschrieb. Ob dies tatsächlich der Fall war, werden wir gleich sehen, doch zunächst will ich Ihrem Stirnrunzeln begegnen und kurz erklären, mit welcher Diagnose Vanessa* (28) es zu tun hatte:
Der SLE zählt zum rheumatischen Formenkreis, genauer gesagt, zu den Kollagenosen (das sind rheumatisch-entzündliche Erkrankungen). Früher nahm man an, diese Erkrankung hätte ihre Ursache im Bindegewebe. Aber Kollagenosen sind Autoimmunerkrankungen, bei denen sich das Immunsystem gegen den gesamten Körper richten kann. Entzündungen können dabei an Muskeln, Gelenken, Haut, Nervengewebe oder inneren Organen auftreten.
Wenn SLE auch eine eher seltene Kollagenose ist, lohnt es sich doch, darüber zu sprechen, weil oft viel Zeit bis zur Diagnose vergeht und der Leidensdruck nicht zu unterschätzen ist. Das ist leider typisch für Autoimmunkrankheiten, wie auch diese Blogs zeigen:
Vanessa hatte mich gewarnt, dass sie bei ihrem Bericht „etwas weiter ausholen“ müsse, und ich hatte nicht vor, sie zu bremsen. Sie sei erst vor wenigen Monaten mit ihrem Psychologiestudium fertig geworden, begann sie zu erzählen, und – als Belohnung für die Entbehrungen in der Prüfungsphase – im Anschluss für ein paar Wochen nach Italien gereist.
„Gerade gegen Ende meines Studiums war ich eigentlich durchgehend total erschöpft, bin regelrecht über meinen Büchern eingeschlafen, aber ich dachte, das gehört einfach zu so ’ner stressigen Phase dazu. Auch über den Gewichtsverlust hab’ ich mich deshalb nicht weiter gewundert.“
„Da haben Sie sich also regelrecht einen Wolf gearbeitet“, warf ich ein und registrierte, dass meine Patientin das Wortspiel auf Anhieb verstanden hatte.
Erst mal tappt man meistens im Dunkeln
Als Vanessa dann endlich ihr Studium hinter sich hatte, wurde der Rucksack gepackt, und sie machte sich auf den Weg in den Süden. Was sie nicht ahnte, war, dass es mit ihren Symptomen dort erst so richtig losgehen würde …

„Während der Endphase meines Studiums war ich sportlich natürlich bei weitem nicht so aktiv wie sonst, deshalb sind mir wohl auch meine Gelenkschmerzen gar nicht so aufgefallen. Richtig gespürt hab’ ich die erst in Italien beim Wandern.“
Hinzu kam, dass sie sich so schlapp und schwach fühlte, als ob sie noch in der Prüfung steckte, und sie beschloss, sich einfach nur auszuruhen und am Pool zu liegen. Doch nach wenigen Tagen in der italienischen Sonne bemerkte sie einen „schlimmen Ausschlag“ im Gesicht:
„Ich dachte erst, ich sei vielleicht allergisch gegen meine Sonnencreme und besorgte mir eine andere. Als es aber auch damit nicht besser wurde, im Gegenteil, hab’ ich dann doch ärztliche Hilfe gesucht.“
Ihr Glück war, dass der Arzt angesichts der Symptome gleich auf einen Lupus getippt hatte, worauf Vanessa sich kurzerhand entschloss, ihren Urlaub abzubrechen und sich daheim untersuchen zu lassen.
Ein Wolf, getarnt als Schmetterling
Der Hautausschlag im Gesicht, den Vanessa in Italien bekommen hatte, nennt sich „Schmetterlingserythem“ und ist ein typisches Zeichen für eine Lupuserkrankung. Patient:innen mit Lupus sind meistens sehr empfindlich, was UV-Strahlung betrifft. Die kann die Haut betreffende Symptome erstmalig provozieren bzw. verstärken.

Tatsächlich präsentierte sich Vanessa mit einem recht typischen Bild, was gar nicht mal so häufig der Fall ist, denn SLE ist eine Systemerkrankung, die verschiedene Organsysteme auf unterschiedliche Weise betreffen kann. Neben dem systemischen Lupus erythematodes gibt es auch Formen, die nur die Haut betreffen oder durch Medikamente ausgelöst werden.
Wie so oft, trifft diese Kollagenose überwiegend Frauen, und bei ca. 95% der Patient:innen mit SLE treten wie bei Vanessa auch Allgemeinsymptome (u. a. auch Fieber) auf, meist in Verbindung mit Gelenk- oder Muskelschmerzen. Das Schlimmste: Kein Organ ist vor dem Angriff gefeit, und besonders die Nieren werden oft in Mitleidenschaft gezogen.
Leider beginnen die Beschwerden meist schleichend, so dass einige Zeit vergehen kann, bis die richtige Diagnose gestellt wird. Recht häufig ist zudem die erwähnte Überempfindlichkeit gegen Sonnenlicht, die sich dann in Hautausschlägen äußern kann. Aber das sind längst nicht die einzigen möglichen Anzeichen:
Mögliche weitere Symptome eines SLE
- Haarausfall
- Schleimhautentzündungen, Einblutungen der Haut
- psychische Veränderungen
- Kopfschmerzen
- Nierenentzündung – bis hin zum Nierenversagen
- Rippenfellentzündung (relativ häufig)
- Herzmuskel-/Herzbeutelentzündung
Als ich meiner Patientin die Bandbreite der Symptome andeutete, meinte sie nur ganz trocken: „Wenn ich das so höre, kann ich mit meiner Symptomatik ja fast noch zufrieden sein.“ Nun ja, schön ist etwas Anderes, aber natürlich würde ich alles daransetzen, Vanessa bei der Symptomkontrolle zu unterstützen.
Wenn sich Antikörper gegen die eigene DNA verschwören
Neben den körperlichen Symptomen spielt eine Blutuntersuchung eine entscheidende Rolle in der Diagnostik. Wegweisend ist das Vorhandensein von Antikörpern, die gegen die eigene DNA gerichtet sind, sogenannte antinukleäre Antikörper (ANA).
Auch wenn man bei einer Lupus-Erkrankung eine Pathologie im Blut nachweisen kann, ist bisher noch nicht wirklich klar, wie die Krankheit entsteht. Wie es der Zufall wollte, stieß ich bei meiner Recherche auf einen aktuellen Artikel im Ärzteblatt**, der just zu diesem Krankheitsthema vermeldete, dass bestimmte „Darmbakterien einen Schub auslösen könnten“. Die Übeltäter haben einen Namen:
„Bei 5 von 16 Frauen mit SLE kam es zu einer auffälligen ,Blüte’ von Ruminococcus blautia gnavus. Von den 9 Patientinnen mit einer Lupus-Nephritis (Nierenentzündung, Anm. DP) waren 4 von der auffälligen Vermehrung des Bakteriums betroffen, das ein normaler Bestandteil der Darmflora ist, bei gesunden Menschen dort aber nur in einer geringen Menge vorkommt.“
Vermutet wird, „dass bei einer starken Vermehrung von Ruminococcus blautia gnavus im Darm vermehrt Lipoglycan eine heftige Antikörperantwort auslöst, die sich auch gegen körpereigene Zellen richtet.“
Versöhnlich stimmt dabei, dass die Autoren der hier vorgestellten Studie nicht ausschließen, dass „eine Umstellung der Ernährung oder auch Probiotika, die die Konzentration von Ruminococcus blautia gnavus im Darm gering halten, die Patientinnen vor Krankheitsschüben schützen“ können. Dazu weiter unten mehr.
Bekannt ist aber auch, dass Umweltfaktoren, wie die angesprochene UV-Strahlung, das Immunsystem be- und überlasten und so zum Ausbruch der Krankheit führen können.
Weitere Umweltfaktoren, die einen SLE triggern können, sind z. B. starker Stress, Infektionen oder Hormonschwankungen. Ferner lässt sich nicht übersehen, dass auch diese Erkrankung mit dem Darmmikrobiom zusammenhängt (s. o.). Vor allem das berüchtigte „Leaky-Gut-Syndrom“, auf das ich in diesem Blog so häufig zu sprechen komme, hat auch bei der Entstehung dieser Krankheit seine Hände im Spiel. (Das war jetzt keine metaphorische Glanzleistung, aber Sie wissen, was ich meine.)
Dem Leaky-Gut-Syndrom habe ich aufgrund seiner diesbezüglichen Relevanz schon einmal einen eigenen Beitrag gewidmet:
Das passiert, wenn die Tight Junctions den Dienst versagen
Hier daher nur ein kleiner Exkurs: Wenn die Schleimhaut im Verdauungstrakt bzw. die Darmbarriere geschädigt ist, ermöglicht dies den Darmbakterien den Durchtritt und die Verteilung im restlichen Körper. Verantwortlich für so einen „löchrigen Darm“ ist der Zustand der Tight Junctions – das sind Bausteine in der Darmwand, die den Darm mitsamt seinem toxischen Inhalt normalerweise zum restlichen Körper hin abdichten.
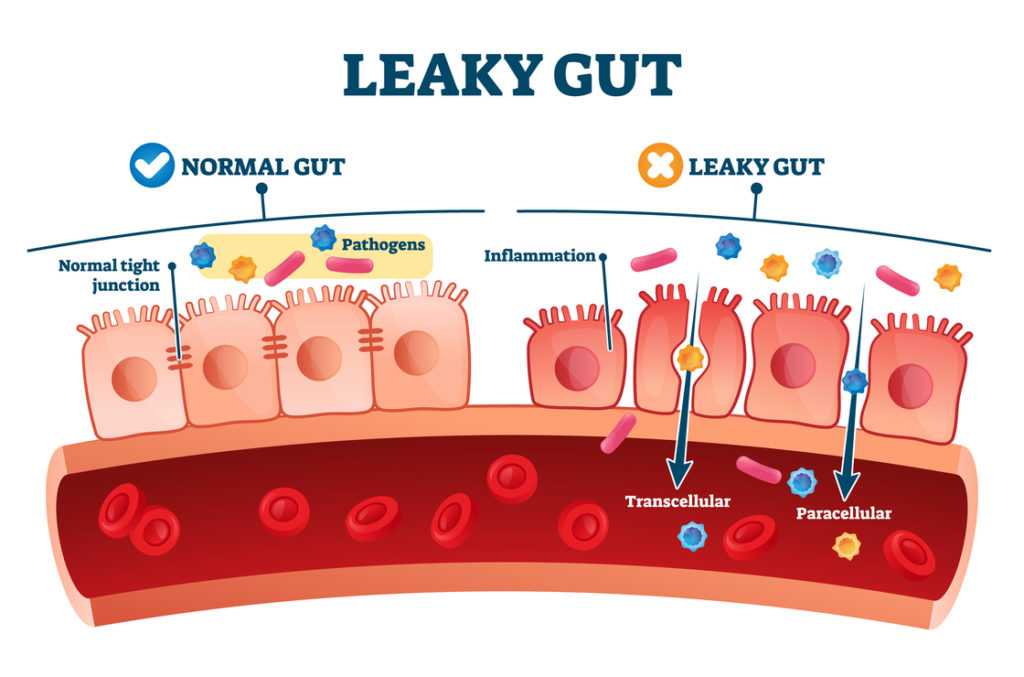
Sind diese „engen Übergänge“ öfter von Entzündungen betroffen, weil sich bspw. zu viele pathogene Keime im Darm angesiedelt haben, gehen sie irgendwann zugrunde und öffnen das Tor in den Bauchraum. Gelangen nun Bakterien in ein Gebiet, wo sie eigentlich nicht hingehören, sorgt das für Aufruhr im Körper – das Immunsystem wird aktiviert.
Im Tiermodell konnte gezeigt werden, dass besonders das Bakterium Enterococcus gallinarum eine Immunreaktion auf den Plan ruft, wenn es die löchrige Darmwand passiert, die mit der Entstehung von SLE in Verbindung gebracht wird.
Die schulmedizinische Therapie eines Lupus erschöpft sich in der Regel in der Symptombekämpfung, weil es – wie so oft – noch keine wirkliche Möglichkeit gibt, die Ursache zu behandeln. Doch zumindest gegen einen löchrigen Darm lässt sich durchaus etwas unternehmen! Nun war Vanessa ganz Ohr …
„Wie halten Sie’s denn mit dem Essen?“
Diese Frage traf meine Patientin unvorbereitet, daher präzisierte ich schnell, dass es mir um die Art ihrer Ernährung ging, denn: Ein gesundes Mikrobiom bzw. ein gesunder Darm ist mit einer „falschen“ Ernährung nicht zu vereinbaren. Abwechslungsreich und ausgewogen sollte die Kost sein, damit die „guten“ Bakterien, die den Großteil des Mikrobioms bilden, auch die Nahrung bekommen, die sie zur Vermehrung brauchen.
Besonders Ballaststoffe sind dabei gern gesehenes Futter. Diese können nämlich von den Bakterien z. B. zu Butyraten verstoffwechselt werden, die wiederum für eine gesunde Darmschleimhaut essenziell sind. Zur Unterstützung empfahl ich Vanessa OMNi-LOGiC® PLUS, das den Darmbakterien u. a. Fructo- und Galacto-Oligosaccharide bereitstellt – die verstoffwechseln sie besonders gut und gern.
Eine entzündungshemmende Ernährung mit viel Obst und Gemüse und einem besonderen Fokus auf Omega-3-Fettsäuren (z. B. in Walnussöl, Hering, Lachs …) würde helfen, Vanessas Symptome besser in den Griff zu bekommen. Statt zu Weißbrot sollte sie lieber zu Vollkorn greifen und Milchprodukte sowie v. a. rotes Fleisch meiden.
Mit der nun folgenden Ermahnung mache ich mich zwar oft unbeliebt, aber ich musste Vanessa doch dringend raten, auf Zucker möglichst ganz zu verzichten, weil der nun mal dafür bekannt ist, im ganzen Körper Entzündungsprozesse zu fördern. Ihr Mienenspiel war eindeutig …
Ein ausführliches Video zu diesem Thema finden Sie hier:
Um den Folgen des Stresses entgegenzuwirken, unter dem sie so lange gelitten hatte, riet ich Vanessa überdies zur Einnahme von OMNi-BiOTiC® SR-9. Über einen längeren Zeitraum lässt sich damit nicht nur eine vielfältigere Darmmikrobiota aufbauen, sondern gleichzeitig die Darm-Hirn-Achse stärken – der beste Schutz gegen Stressfolgen.
Das Wichtigste für Vanessa war, mögliche Trigger für einen neuen Lupusschub auszuschließen. „Das sagt sich so leicht“, wandte sie verzagt ein, also konkret: Zur Stressvermeidung könnte sie z. B. Meditation oder progressive Muskelentspannung in ihren Alltag einbauen. Die Probiotika und die Einhaltung einer gesunden Diät würden ebenfalls vorbeugend wirken, und dass Sonnenschutz jetzt im Sommer für sie höchste Priorität haben sollte, musste ich nicht besonders betonen …

Wir werden sehen, ob es Vanessa gelingen wird, den Wolf auf diese Weise „auszuhungern“, ich bin gespannt auf ihre Rückmeldung. Dass es uns allen gut täte, Stress nach Möglichkeit zu vermeiden, versteht sich von selbst.
In diesem Sinne grüßt Sie herzlich
Ihre
Dagmar Praßler
* Name geändert
Systemische Lupus Erythematodes
In meinem Blog beschreibe ich regelmäßig Erfahrungen aus meiner Praxis, insbesondere den Verlauf einiger konkreter Behandlungen. Ich weise darauf hin, dass die beschriebenen Verläufe Einzelfälle sind und keine allgemein verbindlichen Rückschlüsse daraus gezogen werden können. Andere Menschen können anders reagieren, auch wenn sie die gleiche Behandlung erfahren. Neben den von mir beschriebenen Produkten gibt es fast immer auch weitere von anderen Herstellern.
Es handelt sich in den Beschreibungen um meine subjektiven Wahrnehmungen, ein Heilversprechen ist darin nicht zu sehen. Bei Beschwerden sollten Sie grundsätzlich ärztlichen Rat oder den einer Heilpraktikerin / eines Heilpraktikers einholen.
Im Wechsel zu den Berichten aus der Praxis widme ich mich hier aber auch (unter dem Rubrum „News“) aktuellen Studien, die ich für erwähnenswert halte oder einen direkten Bezug zum Mikrobiom haben. Auch hier handelt es sich ausschließlich um redaktionelle Beiträge



